keracunan darah
Fabian Dupont adalah penulis lepas di departemen medis Spesialis pengobatan manusia telah bekerja untuk pekerjaan ilmiah di Belgia, Spanyol, Rwanda, Amerika Serikat, Inggris Raya, Afrika Selatan, Selandia Baru dan Swiss, antara lain. Fokus tesis doktornya adalah neurologi tropis, tetapi minat khususnya adalah kesehatan masyarakat internasional dan komunikasi fakta medis yang dapat dipahami.
Lebih lanjut tentang para ahli Semua konten diperiksa oleh jurnalis medis.Keracunan darah (sepsis) menggambarkan reaksi peradangan dalam tubuh terhadap infeksi yang menyebar ke seluruh tubuh melalui darah. Kata Jerman keracunan sering disalahpahami di sini karena sebenarnya merupakan reaksi pertahanan kekebalan yang tidak dapat menghilangkan infeksi darah oleh patogen. Baca lebih lanjut tentang perkembangan dan pengobatan keracunan darah di sini.
Kode ICD untuk penyakit ini: Kode ICD adalah kode yang diakui secara internasional untuk diagnosis medis. Mereka dapat ditemukan, misalnya, dalam surat dokter atau pada sertifikat ketidakmampuan untuk bekerja. A39A41A40R57P36R65

Keracunan darah: deskripsi
Keracunan darah tidak disebabkan oleh adanya patogen dalam darah, seperti yang sering diasumsikan, tetapi oleh reaksi tubuh terhadapnya. Keracunan darah biasanya disebabkan oleh bakteri. Dalam kasus yang jarang terjadi, keracunan darah dipicu oleh virus, protozoa atau jamur patogen (Candida). Sistem kekebalan mencoba untuk mempertahankan diri terhadap patogen, tetapi pertarungan ini tidak hanya membahayakan penyusup, tetapi juga tubuh itu sendiri. Sepsis adalah penyakit yang berpotensi mengancam jiwa dan harus diobati secara konsisten secepat mungkin. Perbedaan dibuat dalam definisi sepsis tergantung pada tingkat keparahan keracunan darah.
Bentuk-bentuk sepsis
Jika Anda menemukan bakteri dalam darah (bakteremia), bukan berarti Anda mengalami keracunan darah. Temuan seperti itu tidak dengan sendirinya memiliki nilai penyakit. Misalnya, sejumlah kecil bakteri menembus aliran darah melalui luka mikro di gusi saat menyikat gigi, tanpa memicu reaksi peradangan di seluruh tubuh. Sistem kekebalan tubuh yang sehat dapat dengan mudah mengatasi sejumlah kecil patogen. Hanya ketika hal ini tidak lagi terjadi dan seseorang menjadi sakit akibat pertarungan ini, ia berbicara tentang keracunan darah (sepsis). Tanda-tanda keracunan darah yang paling penting adalah gejala berikut pada orang dewasa:
- penyimpangan suhu tubuh naik atau turun (38 ° C)
- peningkatan denyut jantung (> 90 denyut / menit)
- peningkatan laju pernapasan (> 20 napas / menit)
- perubahan jumlah sel darah putih dalam darah (leukosit) (12.000 / L)
Jika poin-poin ini terpenuhi, seseorang berbicara tentang SIRS (Systemic Inflammatory Response Syndrome), tetapi belum tentang sepsis.
SIRS (Sindrom Respon Peradangan Sistemik)
Anda dapat mengetahui lebih lanjut tentang pemicu dan kejadian reaksi inflamasi sistemik dalam tubuh di artikel SIRS.
Kriteria keracunan darah (sepsis) terpenuhi segera setelah penyebab infeksi untuk reaksi tubuh dapat ditentukan. Jika organ terganggu fungsinya, seseorang berbicara tentang sepsis berat menurut definisi sepsis. Kegagalan organ dapat disebabkan oleh pembekuan darah, tekanan darah yang sangat berkurang atau reaksi terhadap zat pembawa pesan tubuh sendiri, yang sebenarnya berfungsi untuk melawan patogen. Risiko kematian akibat sepsis berat adalah sekitar 47 persen.
Jika, karena reaksi inflamasi endogen ini, tekanan darah tidak lagi dapat dipertahankan pada tingkat yang cukup, orang berbicara tentang "syok septik". Tahap akhir keracunan darah ini akibatnya membahayakan suplai darah ke organ vital dan menyebabkan kematian pada lebih dari setengah dari mereka yang terkena.
Syok septik
Dalam artikel Syok Septik, Anda dapat mengetahui lebih lanjut tentang risiko keracunan darah tahap akhir.
Sepsis neonatorum
Kasus khusus keracunan darah disebut sepsis bayi baru lahir. Ini menggambarkan keracunan darah pada bayi di bulan pertama kehidupan. Perbedaan biasanya dibuat antara dua jenis, tergantung pada seberapa cepat sepsis terjadi setelah lahir. Apa yang disebut sepsis awitan dini, di mana patogen kemungkinan besar ditularkan oleh ibu selama proses kelahiran, terjadi dalam empat hari pertama kehidupan. Kemudian seseorang berbicara tentang sepsis awitan lambat. Namun, studi baru menunjukkan bahwa subdivisi ini tidak memiliki relevansi yang signifikan untuk pengobatan.
Kriteria sepsis untuk sepsis neonatorum lebih sulit diidentifikasi dibandingkan pada pasien dewasa. Sepsis bayi baru lahir ditakuti karena perjalanannya yang fulminan. Pada bayi, keracunan darah dapat berubah menjadi penyakit yang mengancam jiwa jauh lebih cepat. Sebagai aturan, ibu diperiksa untuk bakteri di vaginanya sebelum melahirkan yang berpotensi membahayakan anak. Karena penyelidikan ini dan peraturan kebersihan yang ketat, kejadian kasus sepsis bayi baru lahir di negara-negara industri telah berkurang secara drastis selama dekade terakhir.
Keracunan darah: gejala
Anda dapat membaca semua yang perlu Anda ketahui tentang tanda-tanda khas sepsis di artikel Keracunan darah - gejala.
Keracunan darah: penyebab dan faktor risiko
Pada prinsipnya, setiap infeksi dapat menyebabkan sepsis (keracunan darah), tetapi tidak harus demikian. Keracunan darah tidak dapat dicegah secara tepat sasaran. Namun, pada prinsipnya, dianjurkan untuk mengobati infeksi apa pun oleh dokter pada tahap awal, meskipun awalnya tampak tidak berbahaya.
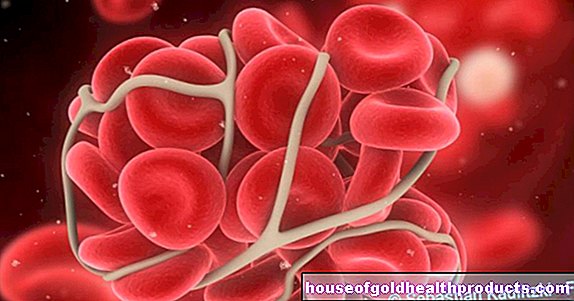
Pada awal sepsis (keracunan darah) ada infeksi lokal, yang biasanya disebabkan oleh bakteri, kadang-kadang virus, jamur (Candida sepsis) atau yang disebut protozoa (organisme bersel tunggal). Sistem kekebalan memulai reaksi pertahanan terhadap penyusup dalam bentuk peradangan: aliran darah ke jaringan yang bersangkutan meningkat, permeabilitas pembuluh darah meningkat. Dengan cara ini, sejumlah besar sel darah putih (leukosit) dapat mencapai tempat infeksi dan memasuki jaringan, di mana mereka menghilangkan patogen dan menghancurkan sel.
Namun, pertahanan terkonsentrasi dari sistem kekebalan kadang-kadang tidak cukup untuk membatasi infeksi dari mana asalnya dan pada akhirnya untuk menghilangkannya. Patogen kemudian menang: patogen dan racunnya memasuki aliran darah. Menurut definisi sepsis, dalam hal ini seseorang tidak berbicara tentang keracunan darah, tetapi awalnya bakteremia (bakteri dalam darah).
Jika zat-zat ini memicu reaksi peradangan di seluruh tubuh, seseorang berbicara tentang perjalanan khas sepsis. Gejala sepsis terkait dengan pertempuran di seluruh tubuh antara sistem kekebalan dan patogen. Pembuluh darah di seluruh tubuh melebar dan menyebabkan penurunan tekanan darah, tanda-tanda peradangan dalam darah meningkat secara drastis, jantung dan paru-paru mencoba mengkompensasi kurangnya aliran balik darah dan pengayaannya dengan oksigen dengan peningkatan kerja, yang meningkatkan pernapasan dan detak jantung.
Darah menggumpal lebih cepat karena aliran darah berubah serta kerusakan pembuluh dan jaringan oleh patogen dan sistem kekebalan tubuh. Berdasarkan kriteria sepsis, seseorang berbicara tentang sepsis berat segera setelah organ rusak dalam fungsinya oleh pembuluh darah kecil yang tersumbat (trombus) atau zat berbahaya lainnya.
Jika daya pemompaan jantung tidak lagi cukup untuk mengangkut darah yang cukup ke organ-organ vital, disebut juga syok septik.
Kelompok risiko: sepsis
Keracunan darah pada prinsipnya dapat disebabkan oleh infeksi lokal (seperti pneumonia atau infeksi saluran kemih). Tidak jarang infeksi rumah sakit (nosokomial) menjadi penyebab sepsis. Risiko keracunan darah sangat tinggi dengan:
- sangat muda (bayi baru lahir) serta orang yang sangat tua
- sistem kekebalan yang melemah (misalnya karena kemoterapi untuk kanker atau terapi kortison dosis tinggi untuk rematik atau penyakit pernapasan)
- Luka atau cedera (misalnya luka bakar besar)
- Perawatan dan pemeriksaan tertentu (misalnya kateter dalam pembuluh darah, kateter urin, drainase luka)
- Kecanduan (misalnya alkoholisme, kecanduan narkoba)
- Predisposisi genetik terhadap sepsis
Keracunan darah: pemeriksaan dan diagnosis
Jika dicurigai keracunan darah, kriteria sepsis berikut diperiksa:
- Adanya infeksi, misalnya melalui deteksi mikrobiologi patogen dalam sampel pasien (sampel darah, sampel urin, swab luka) atau pneumonia berdasarkan X-ray
- Demam (setidaknya 38 derajat Celcius) atau suhu rendah (36 derajat Celcius atau kurang), diukur dengan termometer di anus (rektal), di pembuluh darah (intravaskular), atau di kandung kemih (intravesical)
- Denyut jantung minimal 90 denyut per menit (takikardia)
- perubahan tertentu dalam jumlah darah besar: jumlah leukosit (sel darah putih) meningkat (≥ 12.000 / L) atau menurun ( 4.000 / L) atau sepuluh persen neutrofil yang belum matang (subkelompok sel darah putih)
- Peningkatan parameter inflamasi CRP (protein C-reaktif) atau pro-kalsitonin
- Fungsi organ yang rusak, misalnya pada otak (perhatian terbatas, disorientasi, gelisah, bingung, delirium, koma, kehilangan rasa pada bagian tubuh, mobilitas terbatas), hati (peningkatan enzim hati dan bilirubin, perubahan warna kulit), ginjal (penurunan output urin, pH darah menurun, nilai kreatinin meningkat), paru-paru (penurunan oksigen dan peningkatan kandungan karbon dioksida dalam darah)
- Gangguan pembekuan darah, penurunan jumlah keping darah (trombosit)
Segera setelah pembatasan fungsi organ ditentukan, seseorang berbicara tentang sepsis berat. Ini juga berlaku jika penyebab sepsis belum diklarifikasi. Jika kemudian terjadi penurunan tekanan darah yang kritis, seseorang berbicara tentang syok septik.
Keracunan darah: pengobatan
Prasyarat untuk keberhasilan pengobatan sepsis adalah pengobatan penyakit yang mendasarinya - yaitu infeksi yang menyebabkan keracunan darah. Ini dapat dilakukan melalui pembedahan atau melalui obat-obatan. Jadi pengobatan keracunan darah selalu dimulai dengan pencarian sumber infeksi. Misalnya, usus buntu yang meradang atau prostesis sendi yang terinfeksi bisa menjadi pemicunya. Bahkan hal-hal yang tampaknya biasa seperti akses pembuluh darah di lengan atau kateter urin dapat menyebabkan keracunan darah.
Paling sering fokusnya adalah di paru-paru, di perut, saluran kemih, di kulit, pada tulang dan sendi, gigi atau di sistem saraf pusat (misalnya meningitis, ensefalitis). Benda asing di dalam tubuh juga bisa menjadi lokasi sumber infeksi, misalnya sekrup dan pelat yang digunakan dalam operasi tulang atau “IUD” (IUD) untuk kontrasepsi.
Jika memungkinkan, titik awal sepsis ini dihilangkan secepat mungkin - dalam jargon teknis prosedur ini disebut "remediasi". Namun, pada sekitar 20 persen pasien sepsis, asal infeksi tidak dapat ditemukan.
Pengobatan sepsis sederhana
Dalam kasus sepsis sederhana, biasanya tidak perlu tinggal di unit perawatan intensif. Dalam hal ini, cukup untuk menghilangkan sumber infeksi dan memulai terapi antibiotik, karena bakteri biasanya bertanggung jawab atas keracunan darah. Jika itu adalah infeksi jamur (sepsis Candida), virus atau parasit, ini harus diobati dengan tepat.
Pengobatan sepsis berat
Dalam kasus keracunan darah yang parah, selain menghilangkan sumber infeksi dan terapi antibiotik, fungsi organ yang terbatas juga harus diperhitungkan. Dengan kursus sepsis yang lebih berbahaya ini, peralatan unit perawatan intensif sebenarnya selalu diperlukan.
Bagaimanapun, patogen harus diberi nama dan dianalisis secara tepat agar dapat memilih terapi terbaik. Tergantung pada patogen, Anda kemudian dapat memilih, misalnya, antibiotik atau agen antijamur (antimikotik).
Langkah-langkah tambahan pengobatan sepsis di unit perawatan intensif meliputi:
- penggantian cairan melalui infus dan kemungkinan larutan nutrisi jika pasien tidak bisa lagi makan. Yang terakhir juga bisa dilakukan dengan selang melalui hidung ke dalam lambung (gastric tube)
- jika perlu, penggantian sel darah dan plasma dengan transfusi
- Mendukung fungsi organ yang terkena, misalnya melalui ventilasi buatan jika terjadi (yang akan datang) gagal paru-paru atau dialisis, yang membebaskan ginjal dari tugas menyaring darah.
- pemberian obat pereda nyeri dan obat penenang
- Jika perlu, terapi insulin penurun gula darah, karena kadar gula darah meningkat pada beberapa pasien dengan sepsis
- Pencegahan apa yang disebut ulkus stres - ulkus di lambung atau duodenum yang disebabkan oleh stres dan dapat menyebabkan perdarahan. Penghambat pompa proton atau penghambat reseptor histamin-2 terutama digunakan.
- pemberian obat antikoagulan untuk mencegah pembekuan darah (trombosis), yang dapat terbentuk di mana saja di tubuh jika terjadi sepsis berat
Terapi baru dengan antibodi buatan (imunoglobulin) dapat dipertimbangkan pada kasus yang parah. Namun, masih kurangnya pengetahuan tentang antibodi mana yang paling efektif dalam bentuk sepsis. Untuk alasan ini, pengobatan keracunan darah ini belum direkomendasikan sebagai standar.
Pengobatan Syok Septik
Selain intervensi yang disebutkan, ada masalah tambahan syok septik bahwa tekanan darah yang cukup dan fungsi pemompaan jantung harus dipastikan untuk terus memasok semua organ dengan darah yang cukup.
Yang disebut zat vasopresor (vasokonstriksi) meningkatkan tekanan darah ketika sudah turun akibat syok septik. (lihat kriteria sepsis di bagian “Gejala”).
Upaya juga dilakukan untuk menjaga pembuluh dalam keadaan penuh dengan memasok cairan dalam jumlah tinggi melalui infus, karena banyak darah yang masuk ke perifer (lengan, kaki, jaringan) serta di jaringan dan tidak mengalir kembali ke pembuluh darah. jantung cukup cepat. Sebagian besar waktu, pasien juga harus diberi ventilasi buatan pada saat ini.
Keracunan darah: perjalanan penyakit dan prognosis
Perjalanan keracunan darah biasanya selalu sama: Bakteri memasuki aliran darah dari mana saja di tubuh dan menyebar melalui aliran darah (bakteremia). Jika tubuh tidak dapat membatasi infeksi, maka terjadilah sepsis. Tanpa pengobatan, perang melawan patogen keracunan darah semakin meluas, hingga akhirnya menyebabkan kerusakan pada pembuluh darah dan organ (sepsis parah). Kecepatan perkembangannya tergantung pada patogen penyebab, usia pasien dan efisiensi sistem kekebalannya.
Dalam perjalanan lebih lanjut dari sepsis, kegagalan kardiovaskular dapat terjadi. Kemudian aliran darah ke organ vital tidak lagi terjamin, dan orang berbicara tentang syok septik. Semakin dini Anda memulai perawatan, semakin baik peluang untuk sembuh total. Kerusakan organ sering meninggalkan kerusakan seumur hidup - misalnya, fungsi ginjal terbatas atau gagal, yang memerlukan dialisis seumur hidup (cuci darah).
Pada beberapa pasien, keracunan darah tidak berhasil diobati dan sepsis menyebabkan kematian. Secara kasar, seseorang dapat mengatakan bahwa risiko kematian akibat sepsis meningkat sekitar satu persen per jam di mana orang yang bersangkutan tidak diobati secara memadai. Setelah sehari tanpa pengobatan, risikonya sudah 24 persen. Pada sepsis berat dengan kerusakan organ, 47 persen pasien tidak dapat bertahan hidup dari penyakit tersebut. Pada syok septik, sekitar 60 persen meninggal karena kegagalan peredaran darah karena keracunan darah.
Risiko kerusakan konsekuensial
Bahkan setelah keluar dari rumah sakit, banyak pasien masih menderita efek jangka panjang dari keracunan darah seperti kerusakan saraf (polineuropati), kelemahan otot atau stres pasca-trauma, serta depresi. (kerusakan saraf mikroskopis)
Cara terbaik untuk menghindari konsekuensi keracunan darah adalah memberi tahu dokter pada tahap awal gejala apa pun. Hal ini terutama berlaku untuk orang-orang yang ditempatkan di rumah sakit atau fasilitas perawatan, untuk pasien dengan gangguan kekebalan dan pasien yang baru saja dioperasi. Kelompok pasien ini harus segera memberi tahu dokter mereka jika mereka mengalami demam, kedinginan, sesak napas dan/atau pusing.
Pencegahan juga merupakan masalah penting di rumah sakit. Tindakan kebersihan, perawatan luka yang baik, dan perlindungan yang konsisten bagi pasien dengan gangguan sistem kekebalan dalam banyak kasus dapat mencegah keracunan darah.
Tag: berita nilai laboratorium kulit