Kanker tiroid
dr. obat Fabian Sinowatz adalah pekerja lepas di tim editorial medis
Lebih lanjut tentang para ahli Semua konten diperiksa oleh jurnalis medis.Kanker tiroid adalah kanker yang langka tetapi berbahaya. Biasanya hanya terlihat dengan gejala ketika tumor telah menyebar ke jaringan sekitarnya. Ada empat jenis kanker tiroid. Dalam tiga dari mereka, kemungkinan pemulihan yang baik dengan terapi yang memadai. Jenis keempat hampir tidak bisa diobati. Baca semua yang perlu Anda ketahui tentang jenis dan pengobatan kanker tiroid di sini.
Kode ICD untuk penyakit ini: Kode ICD adalah kode yang diakui secara internasional untuk diagnosis medis. Mereka dapat ditemukan, misalnya, dalam surat dokter atau pada sertifikat ketidakmampuan untuk bekerja. C73
Kanker tiroid: deskripsi
Kanker tiroid (karsinoma tiroid) terjadi ketika beberapa sel organ mengalami degenerasi - yaitu, karena perubahan genetik, mereka menjadi sel kanker dan berkembang biak secara tidak terkendali. Akibatnya, mereka menggantikan jaringan sehat. Selain itu, sel kanker terkadang tidak dapat lagi memenuhi fungsi aslinya (seperti memproduksi hormon tiroid).
Empat jenis kanker tiroid yang paling umum
Di tiroid ada berbagai jenis sel dengan tugas yang berbeda. Bergantung pada jenis sel mana tumor itu berasal dan bagaimana tumor itu tumbuh, dokter membedakan antara berbagai jenis kanker tiroid. Sebagian besar dari semua kanker tiroid dapat digolongkan ke salah satu dari empat jenis berikut:
- Kanker tiroid papiler: sekitar 80 persen dari semua kasus kanker tiroid
- kanker tiroid folikular: sekitar 10 persen
- Karsinoma tiroid meduler (karsinoma sel C, MTC): sekitar 5 persen
- kanker tiroid anaplastik: sekitar 5 persen
Karsinoma tiroid papiler, folikular, dan anaplastik semuanya dimulai dari sel tiroid penghasil hormon (tirosit): Dua jenis tumor pertama (kanker tiroid papiler dan folikel) juga disebut sebagai "berdiferensiasi". Di sini sel-sel kanker sebagian besar masih mirip dengan tirosit sehat dan, seperti mereka, juga menghasilkan hormon tiroid.
Sebaliknya, krasinoma tiroid anaplastik adalah "tidak berdiferensiasi": sel-selnya telah kehilangan kemiripan dengan sel tiroid normal dan tidak lagi berperilaku seperti mereka.
Akhirnya, kanker tiroid meduler tidak muncul dari sel-sel tiroid yang memproduksi hormon, tetapi dari jenis sel yang berbeda di kelenjar tiroid (sel C).
Kanker tiroid papiler
Kanker tiroid papiler adalah jenis kanker tiroid yang paling umum, terhitung sekitar 80 persen. Hal ini ditandai dengan pertumbuhan berbentuk kutil (papil). Selain itu, sel kanker di sini lebih suka menyebar melalui sistem limfatik (metastasis limfogen). Itulah sebabnya kelenjar getah bening di leher sering terkena kanker.
Wanita secara signifikan lebih mungkin untuk mengembangkan krasinoma tiroid papiler daripada pria.
Kanker tiroid folikular
Kanker tiroid folikular adalah bentuk paling umum kedua dari kanker tiroid. Di sini, struktur berbentuk vesikel (folikel) terbentuk di tiroid. Sel-sel kanker menyebar terutama melalui darah (metastasis hematogen) - sering ke otak atau paru-paru.
Kanker tiroid folikular juga terutama menyerang wanita.
Kanker tiroid meduler
Seperti disebutkan di atas, karsinoma tiroid meduler (juga disebut karsinoma sel C) tidak dimulai dari sel tiroid penghasil hormon (tirosit), tetapi berkembang dari apa yang disebut sel C. Ini menghasilkan hormon kalsitonin, yang sangat penting untuk mengatur keseimbangan fosfat dan kalsium.
Karena degenerasi dan reproduksi sel C yang tidak terkontrol pada karsinoma tiroid meduler, terjadi kelebihan produksi kalsitonin yang masif. Hal ini menyebabkan kadar kalsium dalam darah turun, yang dapat bermanifestasi sebagai gangguan sensorik. Selain itu, diare berat merupakan ciri khas kanker tiroid meduler. Mereka adalah hasil dari zat tertentu yang diproduksi oleh tumor ("zat vasoaktif").
Jenis kanker tiroid ini mempengaruhi pria dan wanita dengan frekuensi yang sama.
Kanker tiroid anaplastik
Kanker tiroid anaplastik adalah jenis kanker tiroid yang paling langka dan sangat berbeda dari yang lain. Tumor yang tidak berdiferensiasi tumbuh sangat cepat dan agresif dan karena itu hampir tidak dapat disembuhkan - harapan hidup mereka yang terkena sangat pendek. Wanita dan pria memiliki kemungkinan yang sama untuk mengembangkan bentuk kanker tiroid ini.
Benjolan di kelenjar tiroid: jarang kanker
Banyak orang memiliki benjolan di kelenjar tiroid. Dalam kebanyakan kasus itu bukan kanker tiroid, tetapi tumor jinak. Tumor seperti itu juga tumbuh secara tidak terkendali, tetapi tidak menembus jaringan di sekitarnya seperti tumor ganas (kanker tiroid).
Kanker tiroid: frekuensi
Secara umum, gangguan tiroid sangat umum di Jerman. Namun, dalam sebagian besar kasus, ini adalah penyakit jinak: sekitar satu dari empat populasi di negara ini memiliki kelenjar tiroid jinak. Kanker tiroid, di sisi lain, jarang terjadi.Setiap tahun sekitar empat dari 100.000 orang di Jerman mengembangkannya. Wanita tiga kali lebih mungkin terkena kanker tiroid daripada pria.
Kanker tiroid: gejala
Anda dapat membaca semua yang perlu Anda ketahui tentang tanda-tanda khas kanker tiroid di artikel Gejala Kanker Tiroid.
Kanker tiroid: penyebab dan faktor risiko
Penyebab kanker tiroid belum sepenuhnya diklarifikasi. Namun, ada beberapa bukti untuk perkembangan tumor tersebut - juga berkaitan dengan faktor-faktor yang meningkatkan risiko penyakit. Di sini, bagaimanapun, ada perbedaan antara berbagai jenis karsinoma tiroid.
Radiasi pengion
Ada bukti kuat bahwa kanker tiroid papiler dan folikel disebabkan oleh radiasi pengion. Setelah kecelakaan reaktor nuklir di Chernobyl, sekitar 1.500 anak di Belarus, Ukraina, dan Rusia terkena kanker tiroid. Orang yang selamat dari serangan bom atom di kota Hiroshima dan Nagasaki di Jepang pada Perang Dunia II juga secara signifikan lebih mungkin terkena kanker tiroid.
Ada juga peningkatan risiko penyakit melalui radiasi medis ke daerah leher, seperti yang dilakukan untuk pengobatan kanker kelenjar getah bening atau tumor kanker lainnya. Anak-anak khususnya berisiko di sini.
Pasien yang menerima yodium radioaktif untuk alasan terapeutik (misalnya untuk pengobatan hipertiroidisme) tidak memiliki peningkatan risiko kanker tiroid karena kelenjar tiroid biasanya dihancurkan oleh terapi.
Predisposisi genetik
Beberapa bentuk kanker tiroid secara genetik cenderung. Hal ini terutama berlaku untuk karsinoma tiroid meduler: pada sekitar seperempat pasien, tumor ganas dapat ditelusuri kembali ke cacat genetik tertentu yang dapat diwariskan dalam keluarga (karsinoma tiroid meduler familial). Berbagai perubahan gen (mutasi) pada gen RET pada kromosom 11 dimungkinkan. Mereka dapat menyebabkan karsinoma tiroid meduler yang terjadi baik sendiri atau dalam kombinasi dengan berbagai tumor lainnya - terkadang jinak - (misalnya medula adrenal). Yang terakhir disebut "neoplasia endokrin multipel" (MEN, tipe 2).
Siapapun dengan mutasi gen RET memiliki kesempatan 90 persen mengembangkan kanker tiroid meduler. Oleh karena itu, jika mutasi diketahui, tiroid biasanya diangkat sebagai tindakan pencegahan di masa kanak-kanak (tiroidektomi profilaksis).
Karena kemungkinan adanya predisposisi genetik, ketika mendiagnosis karsinoma tiroid meduler, anggota keluarga dekat pasien (misalnya orang tua, anak-anak) biasanya disarankan untuk menjalani pemeriksaan genetik dan pengukuran kalsitonin dalam darah (lihat di bawah: pemeriksaan dan diagnosis ).
Defisiensi yodium dan peningkatan TSH
Siapapun yang telah mengembangkan "gondok" karena kekurangan yodium lebih rentan terhadap kanker tiroid - terutama karsinoma tiroid folikular. Selain itu, peningkatan hormon perangsang tiroid (TSH) yang terkait dengan defisiensi yodium dikaitkan dengan peningkatan risiko kanker tiroid. Hal ini dibuktikan dengan penelitian terbaru.
Perbedaan geografis dalam frekuensi karsinoma tiroid folikular membuat hubungan dengan suplai yodium menjadi jelas: Bentuk kanker tiroid ini lebih sering terjadi di daerah yang kekurangan yodium daripada di daerah dengan suplai yodium yang baik.
Pada kanker tiroid anaplastik, penyebab dan kemungkinan faktor risiko masih belum sepenuhnya diketahui.
Kanker tiroid: pemeriksaan dan diagnosis
Kanker tiroid seringkali tidak menimbulkan gejala. Oleh karena itu hanya ditemukan secara kebetulan pada banyak pasien selama pemeriksaan. Perubahan nilai darah atau pemeriksaan ultrasonografi kelenjar tiroid dapat memberikan informasi tentang penyakit organ. Pemeriksaan ini biasanya dilakukan oleh dokter spesialis penyakit dalam atau spesialis penyakit dalam.
anamnese
Jika dicurigai adanya penyakit tiroid seperti kanker tiroid, dokter akan menanyakan terlebih dahulu kepada pasien tentang berbagai pertanyaan. Kemungkinan pertanyaan adalah, misalnya:
- Apakah Anda diketahui memiliki gangguan tiroid pada orang tua atau saudara Anda? Jika ya, yang mana?
- Apakah Anda pernah menderita kanker lain sebelum diiradiasi?
- Apakah Anda mengalami kesulitan menelan atau bernapas?
- Pernahkah Anda memperhatikan pembengkakan kelenjar getah bening atau keanehan lain seperti nyeri atau kemerahan pada kulit di daerah leher?
- Pernahkah Anda terpapar radiasi pengion, misalnya karena alasan pekerjaan atau karena tinggal di dekat area yang terkontaminasi radioaktif (seperti Chernobyl di Ukraina atau Fukushima di Jepang)?
Pemeriksaan fisik
Wawancara anamnesis dilanjutkan dengan pemeriksaan fisik. Dokter hati-hati memindai kelenjar tiroid, daerah leher dan kelenjar getah bening untuk perubahan yang mencurigakan.
Tes darah dan USG
Antara lain, hormon tiroid T3 dan T4 (atau fT3 dan fT4) dan hormon TSH (hormon perangsang tiroid) diukur dalam darah. Jika nilai yang diukur menyimpang dari nilai normal, pemeriksaan ultrasonografi tiroid biasanya mengikuti.
Tingkat kalsitonin dalam darah juga dapat informatif: jika tingkat hormon ini meningkat, biasanya kanker tiroid - lebih tepatnya, karsinoma tiroid meduler (menghasilkan sejumlah besar kalsitonin).
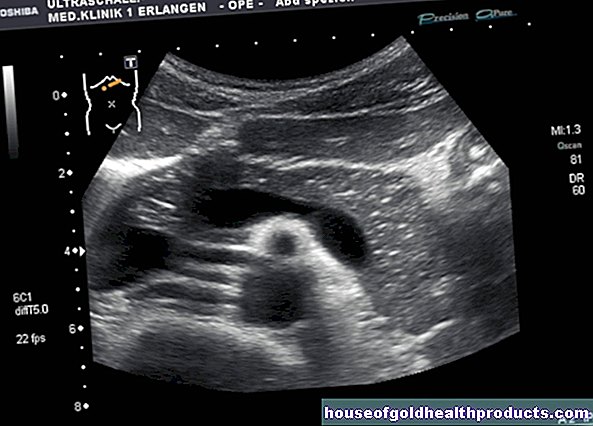
ultrasonik
Menggunakan USG, dokter sudah dapat melihat apakah kelenjar tiroid telah berubah dalam ukuran dan struktur. Misalnya, ia dapat menentukan apakah ada benjolan di kelenjar tiroid dan apakah kelenjar tiroid membesar (gondok).
Pemeriksaan USG sudah dapat memberikan informasi kepada dokter apakah nodul tiroid merupakan tumor jinak atau ganas. Tapi itu tidak cukup untuk diagnosis yang andal. Karena kanker tiroid agak jarang, banyak dokter pertama-tama mengamati perkembangan nodul selama beberapa minggu dan berulang kali memeriksa tiroid dengan USG. Jika berdasarkan USG, dokter mengklasifikasikan benjolan tiroid sebagai berpotensi kanker atau jika benjolan berdiameter lebih dari satu sentimeter, pemeriksaan lebih lanjut (scintigrafi, biopsi) dilakukan.
Skintigrafi
Langkah selanjutnya dalam menyelidiki nodul tiroid yang mencurigakan biasanya skintigrafi tiroid. Dengan metode kedokteran nuklir ini, aktivitas metabolisme dan aliran darah di kelenjar tiroid dapat ditampilkan menggunakan zat radioaktif. Ini membantu dokter untuk mengklarifikasi setiap perubahan nodular yang telah ditunjukkan dalam ultrasound dengan lebih tepat:
Jika skintigrafi menunjukkan aktivitas metabolisme yang berkurang atau sama sekali tidak ada di area tiroid di mana nodul mencurigakan ditemukan pada USG, itu adalah "nodul dingin" (warna gelap pada gambar skintigrafi). Ini bisa, tetapi tidak harus, merupakan tanda kanker tiroid. Kanker tiroid hadir hanya sekitar tiga sampai sepuluh persen dari benjolan dingin.
Nodul dengan aktivitas metabolisme yang sangat tinggi - yang disebut "nodul panas" (warna merah pada skintigrafi) - dapat terjadi, misalnya, pada hipertiroidisme jinak (adenoma tiroid otonom), tetapi bukan merupakan tanda kanker tiroid.
biopsi
Bahkan jika "benjolan dingin" jarang ganas, itu harus diperiksa dengan biopsi jarum halus (FNB). Dokter menusuk nodul tiroid (tusukan) di bawah kendali ultrasound dengan jarum berlubang halus dan mengambil sampel jaringan kecil.
diperiksa di laboratorium oleh ahli patologi untuk menilai apakah itu benar-benar kanker tiroid. Namun, pemeriksaan tidak selalu memberikan diagnosis yang jelas.
Pasien yang memakai obat antikoagulan (seperti ASA atau phenprocoumon) mungkin perlu berhenti meminumnya sebelum biopsi. Hal ini untuk mencegah pendarahan dari tusukan saat mengambil sampel.
Investigasi lebih lanjut
Jika kanker tiroid didiagnosis, pemeriksaan lebih lanjut akan mengikuti. Mereka digunakan untuk menentukan seberapa jauh kanker tiroid telah menyebar.
Misalnya, pemeriksaan rontgen dada (chest X-ray) dapat digunakan untuk memeriksa apakah kanker telah membentuk tumor anak (metastasis) di paru-paru. Computed tomography dan magnetic resonance imaging dapat digunakan untuk mencari metastasis di dada dan bagian tubuh lainnya secara lebih tepat dan juga untuk menunjukkan penyebaran tumor ganas di kelenjar tiroid secara lebih rinci. Dokter dapat melakukan laringoskopi untuk mengetahui apakah kanker telah menyebar ke pita suara.
Kanker tiroid: pengobatan
Memilih pengobatan yang tepat untuk kanker tiroid tergantung pada jenis kanker tiroid yang Anda miliki dan seberapa jauh kanker telah menyebar di dalam tubuh. Pada prinsipnya, pilihan terapi berikut tersedia, yang dapat digunakan secara individual atau dalam kombinasi yang berbeda:
- Pembedahan: Sebagai aturan, kelenjar tiroid diangkat melalui pembedahan baik sebagian atau seluruhnya (tiroidektomi).
- Terapi radioiodine: Dalam kasus kanker tiroid yang berbeda (karsinoma papiler dan folikular), pasien menerima yodium berlabel radioaktif setelah operasi. Itu hanya terakumulasi dalam sel-sel tiroid penghasil hormon yang masih ada dan menghancurkannya dengan radiasi berenergi tinggi.
- Radiasi eksternal: Tidak terlalu efektif pada kanker tiroid dan oleh karena itu hanya digunakan dalam kasus tertentu, misalnya untuk menghancurkan sel kanker yang mungkin tersisa setelah operasi dan untuk menghilangkan metastasis kecil.
- Pengobatan dengan obat sitostatik (kemoterapi): Sel-sel karsinoma tiroid juga hampir tidak merespons hal ini. Oleh karena itu, metode terapi kanker ini hanya digunakan pada kasus-kasus tertentu, misalnya pada kasus metastasis yang luas.
Berikut ini lebih lanjut tentang terapi masing-masing jenis kanker tiroid:
Kanker tiroid papiler
Dalam kasus karsinoma tiroid papiler yang masih sangat kecil, pengangkatan lobus tiroid yang terkena cukup pada kasus individu (hemi-tiroidektomi). Jika diduga lobus tiroid lain atau kelenjar getah bening di sekitarnya juga terpengaruh, atau dalam kasus tumor yang lebih besar, seluruh kelenjar tiroid diangkat (tiroidektomi total) - dan juga kelenjar getah bening di sekitarnya.
Terapi radioiodine mengikuti sekitar 10 sampai 14 hari setelah operasi. Ini dimaksudkan untuk menghancurkan jaringan tiroid yang tersisa dan metastasis yang mungkin ada. Setelah itu, tubuh tidak bisa lagi memproduksi hormon tiroid. Oleh karena itu, pasien harus mengambil persiapan dosis tinggi dengan hormon tiroid (tiroksin, T4) seumur hidup. Dosis sengaja melampaui apa yang diperlukan. Hal ini dimaksudkan untuk menekan pelepasan TSH dari kelenjar pituitari (pituitary gland). Hormon ini akan merangsang sel tumor yang tersisa untuk tumbuh kembali.
Jika tumor tumbuh dengan cepat atau jika tidak dapat diangkat sepenuhnya melalui pembedahan, kemoterapi terkadang dicoba. Meskipun jarang efektif, setidaknya menyebabkan regresi parsial tumor. Namun, manfaat pengobatan belum terbukti secara meyakinkan.
Terapi radiasi biasanya hanya dilakukan jika karsinoma tiroid papiler tidak dapat diangkat seluruhnya dengan pembedahan dan terapi radioiodin. Ini juga dapat digunakan untuk memperlambat pertumbuhan metastasis.
Kanker tiroid folikular
Pada kanker tiroid folikular, terlepas dari ukuran tumor, seluruh kelenjar tiroid diangkat (tiroidektomi total). Seperti kanker tiroid papiler, operasi diikuti dengan terapi radioiodine, diikuti dengan asupan hormon tiroid dosis tinggi (tiroksin) seumur hidup.
Hal yang sama berlaku untuk kemoterapi dan terapi radiasi untuk karsinoma tiroid papiler - efektivitas rendah atau dipertanyakan dan karena itu hanya digunakan dalam kasus-kasus khusus.
Kanker tiroid meduler
Pengobatan pilihan untuk karsinoma tiroid meduler (karsinoma sel C) juga merupakan operasi pengangkatan kelenjar tiroid (tiroidektomi total). Setelah itu, bagaimanapun, tidak ada terapi radio-iodine - ini tidak akan efektif di sini karena sel C tidak menyimpan yodium.
Setelah operasi, pasien juga tergantung pada pengambilan hormon tiroid (tiroksin) sebagai persiapan untuk hidup. Pada kanker tiroid meduler, dosisnya dalam kisaran yang hanya dimaksudkan untuk menutupi kebutuhan, tetapi tidak untuk menghambat pelepasan TSH.
Jika perlu, kemoterapi juga dapat dicoba dalam kasus kanker tiroid meduler, misalnya jika operasi pengangkatan total tidak memungkinkan. Seperti bentuk-bentuk kanker yang disebutkan di atas, hal berikut juga berlaku di sini: kemoterapi tidak menjamin efektivitas perpanjangan hidup.
Diare parah yang dapat terjadi dengan bentuk kanker tiroid ini hampir tidak dapat dikendalikan dengan pengobatan konvensional. Sebagai gantinya, orang terkadang diberi larutan opioid (tinctura opii).
Kanker tiroid anaplastik
Pembedahan biasanya tidak dianjurkan untuk kanker tiroid anaplastik karena prognosis yang sangat buruk. Terapi radioiodine juga tidak mungkin dilakukan karena sel kanker telah kehilangan fungsi sebelumnya (tumor "tidak berdiferensiasi") dan tidak dapat lagi menyerap yodium.
Sebaliknya, radiasi eksternal (radiasi) dilakukan untuk karsinoma tiroid anaplastik. Itu seharusnya mengecilkan tumor dan meredakan gejala lokal (perasaan tertekan saat menelan, kesulitan bernapas). Pada prinsipnya, karsinoma anaplastik, sebagai tumor yang tidak berdiferensiasi, bereaksi agak lebih sensitif terhadap radiasi daripada kanker tiroid yang berdiferensiasi (tumor papiler dan folikel).
Hal yang sama berlaku untuk kemoterapi untuk bentuk lain dari kanker tiroid: efektivitas dan manfaat penggunaannya masih kontroversial. Itulah sebabnya agen kemoterapi hanya diberikan dalam kasus individu.
Kanker tiroid: perjalanan penyakit dan prognosis
Peluang penyembuhan untuk kanker tiroid dan harapan hidup tergantung pada jenis kanker tiroid dan seberapa jauh penyakit telah berkembang.
Kanker tiroid: harapan hidup
Kanker tiroid papiler memiliki peluang pemulihan terbaik dibandingkan dengan jenis kanker tiroid lainnya. Sepuluh tahun setelah pengobatan, lebih dari 90 persen dari mereka yang terkena masih hidup.
Kanker tiroid folikular juga memiliki prognosis yang relatif baik: Tingkat kelangsungan hidup sepuluh tahun adalah sekitar 50 hingga 95 persen - tergantung pada seberapa jauh kanker telah menembus jaringan di sekitarnya.
Orang dengan kanker tiroid meduler memiliki prognosis yang sedikit lebih buruk. Di sini tingkat kelangsungan hidup sepuluh tahun adalah sekitar 50 persen.
Menurut pengetahuan medis saat ini, karsinoma tiroid anaplastik sayangnya praktis tidak dapat disembuhkan. Waktu kelangsungan hidup rata-rata dari mereka yang terkena hanya enam bulan setelah diagnosis.
Perlu dicatat bahwa semua angka ini adalah nilai rata-rata. Harapan hidup dalam kasus individu dapat berbeda secara signifikan dari nilai yang diberikan di sini.
Perawatan lanjutan untuk kanker tiroid
Tindak lanjut seumur hidup dianjurkan agar dapat mendeteksi sedini mungkin jika kanker tiroid kembali setelah pengobatan selesai (kambuh). Ini termasuk pemeriksaan rutin daerah leher menggunakan ultrasound.
Selain itu, berbagai nilai laboratorium yang hanya diproduksi oleh jaringan tiroid dapat diukur secara teratur - jika dapat dideteksi lagi setelah kelenjar tiroid diangkat sepenuhnya, ini menunjukkan pertumbuhan tumor baru. Nilai laboratorium ini juga dikenal sebagai apa yang disebut penanda tumor. Kalsitonin (karsinoma tiroid meduler) dan tiroglobulin (kanker tiroid papiler dan folikel) sangat menarik.
Tag: nilai laboratorium ilmu urai kulit