Sindrom jantung kiri hipoplastik
Martina Feichter belajar biologi dengan jurusan farmasi pilihan di Innsbruck dan juga membenamkan dirinya dalam dunia tanaman obat. Dari situ tak jauh ke topik medis lain yang masih memikat hatinya hingga saat ini. Dia dilatih sebagai jurnalis di Axel Springer Academy di Hamburg dan telah bekerja untuk sejak 2007 - pertama sebagai editor dan sejak 2012 sebagai penulis lepas.
Lebih lanjut tentang para ahli Semua konten diperiksa oleh jurnalis medis.
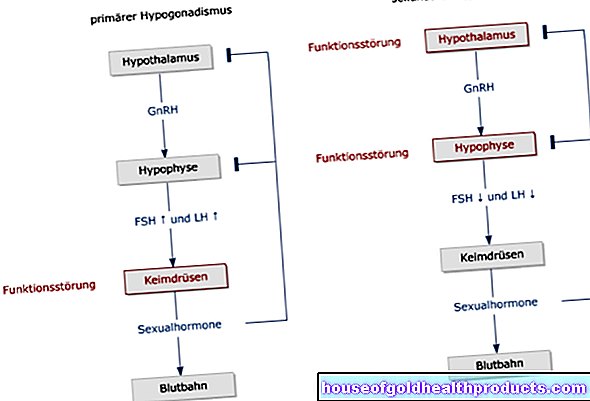
Sindrom jantung kiri hipoplastik (HLHS) adalah cacat jantung bawaan yang serius. Setengah kiri jantung dan arteri utama kurang berkembang (= hipoplastik) atau memiliki cacat. Hasilnya adalah gagal jantung - jantung tidak dapat memompa cukup darah ke seluruh tubuh. Jika bayi yang terkena tidak segera diobati, mereka akan mati. Baca lebih lanjut tentang Sindrom Jantung Kiri Hipoplastik di sini!
Kode ICD untuk penyakit ini: Kode ICD adalah kode yang diakui secara internasional untuk diagnosis medis. Mereka dapat ditemukan, misalnya, dalam surat dokter atau pada sertifikat ketidakmampuan untuk bekerja. Q23
Gambaran singkat
- Apa itu Sindrom Jantung Kiri Hipoplastik (HLHS)? Cacat jantung bawaan yang serius di mana ventrikel kiri dan bagian arteri utama yang bercabang darinya kurang berkembang. Selain itu, katup jantung di bagian kiri jantung menyempit atau tertutup. Terkadang cacat lain juga menyertai sindrom jantung kiri hipoplastik.
- Penyebab: beberapa perubahan (mutasi) pada gen yang berbeda
- Efek: Gagal jantung (heart failure), yang berarti terlalu sedikit darah yang dipompa ke dalam tubuh. Jika tidak diobati, HLHS berakibat fatal dalam waktu singkat setelah lahir.
- Gejala: misalnya napas cepat, sesak napas, kulit pucat dingin, nadi lemah, kulit berubah warna kebiruan dan selaput lendir
- Diagnosis: melalui USG jantung; kateterisasi jantung jarang diperlukan
- Pengobatan: Obat untuk menjembatani waktu sampai operasi multi-langkah atau transplantasi jantung dapat memungkinkan kelangsungan hidup jangka panjang.
Apa itu Sindrom Jantung Kiri Hipoplastik (HLHS)?
Sindrom jantung kiri hipoplastik (HLHS) adalah cacat jantung bawaan yang serius. Ini terutama mempengaruhi bagian kiri jantung dan arteri utama (aorta) yang bercabang darinya. HLHS menyebabkan gagal jantung (heart failure), yang akibatnya menyebabkan kematian tanpa penanganan yang cepat.
Jika hanya satu ruang jantung (ventrikel) yang berkembang penuh, seperti pada HLHS, dokter juga berbicara tentang jantung bilik tunggal atau jantung univentrikular.
Secara rinci, sindrom jantung kiri hipoplastik ditandai dengan kombinasi malformasi berikut:
Keterbelakangan ventrikel kiri: Ventrikel kiri sangat terbelakang (hipoplastik), yaitu sangat kecil. Akibatnya, sulit atau tidak mampu memenuhi tugasnya - yaitu memompa darah ke arteri utama yang bercabang (aorta) dan selanjutnya masuk ke dalam tubuh (organ perut, lengan, kaki, dll.).
Keterbelakangan aorta asendens: Aorta asendens (aorta "ascending") adalah bagian pertama dari arteri utama (aorta) yang memanjang dari ventrikel kiri. Dia juga tidak terlatih dengan baik di HLHS.
Keterbelakangan isthmus aortae: Isthmus aortae adalah hambatan alami di aorta pada transisi antara arkus aorta (bagian kedua dari aorta) dan aorta desendens (aorta "descending"; bagian ketiga dari aorta).
Penyempitan parah (stenosis) atau oklusi (atresia) katup jantung: Katup mitral (antara atrium kiri dan ventrikel kiri) dan katup aorta (antara ventrikel kiri dan aorta) terpengaruh. Tergantung pada jenis cacat katup jantung, ada empat subkelompok sindrom hipoplastik jantung kiri, seperti MA / AoA (atresia katup mitral dan aorta) atau MS / AoA (stenosis katup mitral dan atresia katup aorta)
Kadang-kadang sindrom jantung kiri hipoplastik disertai dengan malformasi jantung dan pembuluh darah lainnya, seperti defek septum ventrikel: Pada jenis defek jantung ini, septum antara dua bilik jantung tidak sepenuhnya tertutup. Atau ada juga malformasi arteri koroner. Beberapa anak HLHS juga memiliki kelainan lain di luar jantung, seperti kerongkongan yang tidak berlanjut atau duodenum yang kurang berkembang (atresia esofagus atau duodenum).
Sindrom jantung kiri hipoplastik terjadi pada hingga sepuluh persen kasus dalam konteks sindrom genetik seperti trisomi 21 (sindrom Down) atau sindrom Turner.
Sindrom jantung kiri hipoplastik: frekuensi
Sindrom jantung kiri hipoplastik jarang terjadi: ini mempengaruhi sekitar satu hingga tiga anak dari 10.000 anak yang lahir hidup. Anak laki-laki lebih sering terkena daripada anak perempuan.
Sindrom jantung kiri hipoplastik menyumbang sekitar satu hingga dua persen dari semua cacat jantung bawaan. Namun, itu adalah salah satu penyebab paling umum dari gagal jantung (gagal jantung) pada bayi baru lahir.HLHS juga merupakan penyebab paling umum kematian terkait jantung pada bayi di minggu pertama kehidupan.
Apa yang terjadi di HLHS?
Sindrom jantung kiri hipoplastik memiliki konsekuensi serius: keterbelakangan dan malformasi bagian kiri jantung membuatnya kurang lebih tidak dapat dioperasi. Separuh kanan jantung harus menjalankan tugasnya: memompa darah ke dalam sirkulasi tubuh. Ini hanya mungkin tanpa masalah untuk anak-anak sampai segera setelah lahir, karena mereka memiliki "sirkuit pendek" dalam aliran darah mereka:
Duktus arteriosus dan foramen ovale
Duktus arteriosus adalah koneksi vaskular langsung pada anak yang belum lahir antara arteri pulmonalis (berasal dari ventrikel kanan dan mengarah ke sirkulasi paru) dan aorta - lebih tepatnya aorta "descending" (aorta descendens), yang mengarah ke tubuh sirkulasi. Penting untuk sirkulasi darah janin:
Paru-paru anak tidak harus dan belum dapat memenuhi fungsinya di dalam rahim (yaitu memuat darah dengan oksigen). Sebaliknya, ibu memberikan darah beroksigen ke janin. Ini melewati tali pusat ke dalam vena cava inferior anak dan ke atrium kanan. Dari sana mengalir melalui ventrikel kanan ke arteri pulmonalis. Di sini hanya sebagian kecil dari darah yang diarahkan ke paru-paru yang masih "mati". Sebaliknya, sebagian besar diangkut melalui duktus arteriosus langsung ke arteri utama (aorta) dan selanjutnya ke dalam sirkulasi tubuh.
Foramen ovale juga dapat digunakan untuk memotong paru-paru, yang baru mulai bekerja setelah lahir: Ini adalah lubang kecil alami di septum atrium pada janin (belum lahir dari minggu ke-9 kehamilan sampai kelahiran). Melalui lubang ini, sebagian darah tali pusat yang kaya oksigen dapat mengalir langsung dari atrium kanan ke atrium kiri dan dengan demikian diumpankan ke dalam sirkulasi tubuh.
Setelah kelahiran, "korsleting" menghilang
Dalam beberapa hari pertama setelah kelahiran, duktus arteriosus menutup dan sirkulasi paru diperluas: darah yang mengalir dari ventrikel kanan ke arteri pulmonalis sekarang sepenuhnya mencapai paru-paru, di mana ia diisi dengan oksigen melalui udara yang dihirup. Kemudian kembali ke jantung melalui vena pulmonalis, ke sisi kiri jantung, yang kemudian dipompa ke dalam sirkulasi tubuh - setidaknya pada bayi tanpa HLHS.
Foramen ovale juga biasanya menutup dengan sendirinya segera setelah lahir. Kadang-kadang tetap sebagian atau seluruhnya (foramen ovale terbuka).
HLHS: Setelah kelahiran, "sirkuit pendek" sangat penting untuk kelangsungan hidup
Duktus arteriosus yang terbuka dan bentuk oval yang terbuka memastikan kelangsungan hidup bayi baru lahir dengan HLHS: darah yang kaya oksigen, yang berasal dari paru-paru yang sekarang mengembang dan mengalir ke atrium kiri, dapat mencapai atrium kanan melalui foramen oval yang terbuka. Di sana ia bercampur dengan darah terdeoksigenasi dari tubuh.
Jantung terus memompa "darah campuran" ini ke paru-paru melalui ventrikel kanan. Dari sana, sebagian darah mengalir melalui duktus arteriosus yang masih terbuka ke dalam sirkulasi tubuh dan dengan demikian mempertahankan suplai organ dan jaringan lain.
Penutupan duktus arteriosus segera setelah lahir karena itu memiliki konsekuensi dramatis jika sindrom jantung kiri hipoplastik hadir. Ventrikel kiri yang kurang berkembang hampir tidak bisa atau tidak sama sekali mempertahankan sirkulasi tubuh.
Akibat penutupan foramen ovale, darah di atrium kiri juga kembali ke paru-paru karena tidak bisa lagi mengalir ke atrium kanan. Namun, ventrikel kanan terus memompa darah ke paru-paru. Volume darah di paru-paru meningkat dengan cepat dan pernapasan memburuk secara nyata.
Sindrom jantung kiri hipoplastik: gejala
Sindrom jantung kiri hipoplastik memanifestasikan dirinya dengan gejala segera setelah duktus arteriosus mulai menutup setelah lahir (karena itu anak-anak HLHS biasanya tampak sehat segera setelah melahirkan). Bayi yang terkena dengan cepat mengembangkan tanda-tanda syok kardiogenik (= syok yang berasal dari jantung):
- pernapasan cepat
- Sesak napas
- nadi lemah
- kepucatan
- perubahan warna kebiruan pada kulit dan selaput lendir (sianosis)
- suhu tubuh rendah (hipotermia)
- asidosis metabolik (asidosis metabolik)
- Apatis (letargi)
- buang air kecil berkurang atau tidak ada (oliguria atau anuria) - jadi hampir tidak ada popok basah
Karena keterbelakangan dan malformasi bagian kiri jantung dan aorta, terlalu sedikit darah yang kaya oksigen berakhir di sirkulasi tubuh. Selain itu, aliran darah ke paru-paru terus meningkat melalui berbagai mekanisme. Itu memberi tekanan besar pada pernapasan.
Jika situasi peredaran darah terus memburuk, ada risiko jantung dan infark serebral (stroke karena berkurangnya aliran darah). Kerusakan organ lain (seperti hati, usus) juga bisa terjadi karena suplai darah yang tidak mencukupi.
Jika duktus arteriosus tidak segera dibuka kembali sehingga bagian kanan jantung dapat terus memompa darah ke dalam sirkulasi tubuh melalui "korsleting" ini, setidaknya untuk saat ini, bayi akan meninggal karena gagal jantung!
Jika bayi baru lahir menunjukkan gejala seperti dijelaskan di atas, diduga sindrom jantung kiri hipoplastik. Ini terutama benar jika asidosis metabolik darah (asidosis metabolik) memburuk setelah pemberian oksigen - tanda umum dan karakteristik HLHS. Terkadang gejala awalnya disalahartikan sebagai "gangguan penyesuaian". Jika Anda khawatir tentang bayi Anda, yang terbaik adalah berbicara dengan dokter anak lagi.
Sindrom jantung kiri hipoplastik: diagnosis
Setelah setiap kelahiran, dokter anak, antara lain, mendengarkan detak jantung dan mengukur saturasi oksigen dalam darah (oksimetri nadi). Dalam HLHS, bagaimanapun, pemeriksaan ini sering normal pada awalnya.
Sindrom jantung kiri hipoplastik dapat dibuktikan dengan andal melalui pemeriksaan ultrasonografi jantung (ekokardiografi). Dengan bantuan mereka, dokter dapat menilai seberapa jelas keterbelakangan dan malformasi bagian kiri jantung dan aorta dan subtipe HLHS mana yang ada. Pemeriksaan menggunakan kateter jantung jarang diperlukan untuk diagnosis (baca lebih lanjut tentang prosedur ini di sini).
Studi lebih lanjut memberikan informasi tentang efek dan kemungkinan kerusakan akibat sindrom jantung kiri hipoplastik. Misalnya, nilai darah yang berbeda menunjukkan seberapa jelas disfungsi metabolik (hiperasiditas). Pembesaran otot jantung (kardiomegali), yang biasanya muncul pada sindrom jantung kiri hipoplastik, dapat dilihat pada foto rontgen dada (rontgen dada) - seperti juga pola pembesaran pembuluh darah paru. X-ray juga dapat menunjukkan akumulasi cairan di paru-paru (edema paru).
Pada sebagian besar anak-anak yang terkena, sindrom jantung kiri hipoplastik ditemukan di dalam rahim - selama salah satu pemeriksaan ultrasound yang diberikan selama kehamilan atau pemeriksaan ultrasound jantung janin. Dokter kemudian memulai pengobatan untuk HLHS segera setelah kelahiran.
Bagaimana Sindrom Jantung Kiri Hipoplastik diobati?
Dokter segera memindahkan bayi dengan sindrom jantung kiri hipoplastik ke unit perawatan intensif neonatal atau unit perawatan intensif untuk anak-anak dengan penyakit jantung. Di sana Anda tidak hanya dapat memantaunya secara terus-menerus, tetapi juga menstabilkannya hingga operasi dimungkinkan.
Sampai saat itu Anda harus menjaga duktus arteriosus tetap terbuka: Untuk melakukan ini, bayi diberikan infus dengan prostaglandin E1 (PEG1). Bahan aktif ini dapat mencegah hubungan arus pendek antara arteri pulmonalis dan arteri utama dari penutupan atau dapat sepenuhnya membuka hubungan arus pendek lagi.
Jika dokter telah menemukan cacat jantung di dalam rahim, bayi baru lahir diberikan infus prostaglandin segera setelah lahir.
Selain itu, bayi dengan HLHS distabilkan dan dirawat sesuai kebutuhan. Bayi yang sakit parah mungkin memerlukan ventilasi mekanis untuk memastikan suplai oksigen ke tubuh kecilnya. Terkadang bayi HLHS juga membutuhkan obat untuk meningkatkan fungsi kardiovaskular.
Prosedur bedah tiga langkah
Untuk kelangsungan hidup bayi dengan sindrom jantung kiri hipoplastik, dokter biasanya merekomendasikan prosedur bedah multi-tahap: jantung dan pembuluh darah di dekat jantung (seperti aorta, arteri pulmonalis) "dirombak" dalam tiga intervensi. Akibatnya, ventrikel kanan di masa depan dapat mengambil alih fungsi ventrikel kiri yang kurang berkembang: Ini memompa darah yang kaya oksigen dari paru-paru ke dalam sirkulasi tubuh.
Darah "bekas", miskin oksigen yang mengalir kembali dari organ mengalir langsung ke paru-paru melalui pengalihan tanpa dukungan pompa dari jantung. Setelah tiga intervensi, fungsi sirkulasi darah paru-paru dan tubuh praktis terpisah satu sama lain dengan hanya satu ruang jantung sebagai "motor" (sirkulasi Fontan).
Jadwal prosedur bedah tiga langkah:
- Tahap 1 (prosedur Norwood / operasi Norwood I, alternatifnya: terapi hibrida): pada minggu pertama kehidupan
- Tahap 2 (prosedur Glenn atau Hemi-Fontan dua arah, juga disebut operasi Norwood II): pada usia tiga hingga enam bulan
- Tahap 3 (prosedur Fontan, juga Norwood OP III): pada usia 24 hingga 36 bulan
Transplantasi Hati
Dalam kasus yang sangat parah, transplantasi jantung terkadang merupakan pilihan terapi yang lebih baik untuk sindrom jantung kiri hipoplastik daripada remodeling kardiovaskular tiga tahap. Sampai jantung donor yang cocok tersedia, dokter terus menggunakan infus prostaglandin (dan tindakan lain yang diperlukan) untuk menjaga bayi tetap hidup. Sayangnya, hal ini tidak selalu berhasil karena suplai jantung donor terbatas. Sekitar 20 persen bayi dengan HLHS meninggal saat menunggu transplantasi.
Beberapa anak dengan jantung bilik tunggal mengalami insufisiensi jantung yang nyata dari waktu ke waktu, bahkan setelah operasi. Dalam kasus ini, transplantasi jantung juga sering diperlukan.
Hidup dengan HLHS
Jantung kiri hipoplastik mengharuskan beberapa orang untuk minum obat antikoagulan jangka panjang untuk mencegah pembentukan gumpalan darah. Banyak anak juga membutuhkan satu atau lebih obat untuk membantu fungsi jantung mereka.
Beberapa anak dengan HLHS perlu minum antibiotik sebelum dokter gigi atau operasi tertentu (misalnya pada saluran pernapasan). Ini untuk mencegah peradangan bakteri pada lapisan dalam jantung (endokarditis), yang dapat terjadi sebagai akibat dari intervensi tersebut.
Anak-anak yang telah ditransplantasikan jantung donor harus mengambil imunosupresan seumur hidup - obat yang menekan sistem kekebalan tubuh sehingga tidak menolak organ asing. Sebagai efek samping, mereka yang terkena lebih rentan terhadap infeksi. Selain itu, imunosupresan menyebabkan perubahan patologis pada pembuluh darah yang mensuplai jantung (arteri koroner) pada banyak anak dalam lima tahun pertama. Kemudian transplantasi jantung baru akan diperlukan.
HLHS: Komplikasi
Beberapa anak mengalami aritmia. Jika jantung berdetak terlalu lambat, alat pacu jantung mungkin diperlukan. Namun, jantung HLHS yang dioperasi juga dapat berdetak sangat cepat. Dalam kasus ini, obat-obatan juga dapat membantu. Dokter mungkin melenyapkan bagian tertentu dari otot jantung (ablasi) sehingga impuls listrik dapat menyebar lagi secara teratur.
Kemungkinan konsekuensi dari HLHS - bahkan setelah operasi yang sukses - adalah melemahnya satu bilik jantung. Di sisi lain, pengobatan dapat bekerja dalam bentuk ringan. Namun, terkadang transplantasi jantung diperlukan.
Setelah operasi HLHS, kondisi tekanan dalam sirkulasi darah berubah. Misalnya, tekanan di vena cava meningkat. Akibatnya, protein keluar dari darah ke usus, di mana mereka menyebabkan diare (sindrom kehilangan protein / enteropati). Anak-anak dengan sindrom jantung kiri hipoplastik dapat mengalami komplikasi ini seiring bertambahnya usia. Akibatnya, kehilangan protein terjadi pada beberapa orang hanya pada masa remaja.
Paru-paru, lebih tepatnya bronkus, juga dapat terpengaruh oleh jenis kejadian ini (bronkitis fibroplastica). Anak-anak yang terkena menderita kebocoran protein dan cairan yang mengandung fibrin, batuk yang kuat dan terkadang mengalami masalah pernapasan yang parah. Para dokter kemudian mencoba meringankan gejalanya melalui berbagai pemeriksaan dan tindakan. Diet kaya protein dapat membantu atau diperlukan jika terlalu banyak protein yang hilang.
Gangguan perkembangan sering dikaitkan dengan sindrom jantung kiri hipoplastik. Oleh karena itu, penting bahwa anak-anak dirawat secara permanen oleh dokter spesialis anak dan mereka menerima dukungan dini yang ditargetkan.
Kualitas Hidup Anak dengan HLHS
Kualitas hidup secara umum berbeda dari kasus ke kasus. Beberapa anak HLHS dapat hidup hampir normal (bermain, TK, sekolah, olahraga ringan). Lainnya telah berulang kali mengalami kerugian kinerja yang parah. Namun, kinerja fisik penderita sindrom jantung kiri hipoplastik biasanya umumnya terbatas dibandingkan dengan orang sehat.
HLHS: harapan hidup
Perjalanan dan prognosis sindrom jantung kiri hipoplastik sangat tergantung pada jenis dan tingkat keparahan cacat jantung dan waktu pengobatan. HLHS jelas mengancam jiwa: Jika bayi lahir dengan HLHS, kelangsungan hidupnya tergantung pada duktus arteriosus yang tetap terbuka atau dibuka kembali sampai anak dioperasi (atau menerima jantung baru). Jika tidak diobati, ia mati dalam beberapa hari hingga beberapa minggu.
Seperti apa harapan hidup dan prognosis jangka panjang pada sindrom jantung kiri hipoplastik yang dioperasi tidak dapat diprediksi secara tepat.Menurut berbagai penelitian, 50 hingga 80 persen anak-anak yang terkena dampak masih hidup setelah lima tahun. Tingkat kelangsungan hidup 10 tahun diberikan sekitar 50 hingga 70 persen.
Tingkat kelangsungan hidup 5 tahun setelah transplantasi jantung serupa dengan setelah prosedur bedah multi-langkah.
Mayoritas anak-anak dengan HLHS saat ini cenderung dapat mencapai usia dewasa berkat terapi yang ditingkatkan. Namun, jika sindrom jantung kiri hipoplastik terjadi sebagai bagian dari sindrom genetik (seperti trisomi 21, sindrom Turner) atau bersama dengan malformasi lain, prognosisnya memburuk.
Tag: bayi balita kulit alkohol







.jpg)

-der-giraffentrick.jpg)